فیلتر وناکاوا (IVC Filter)
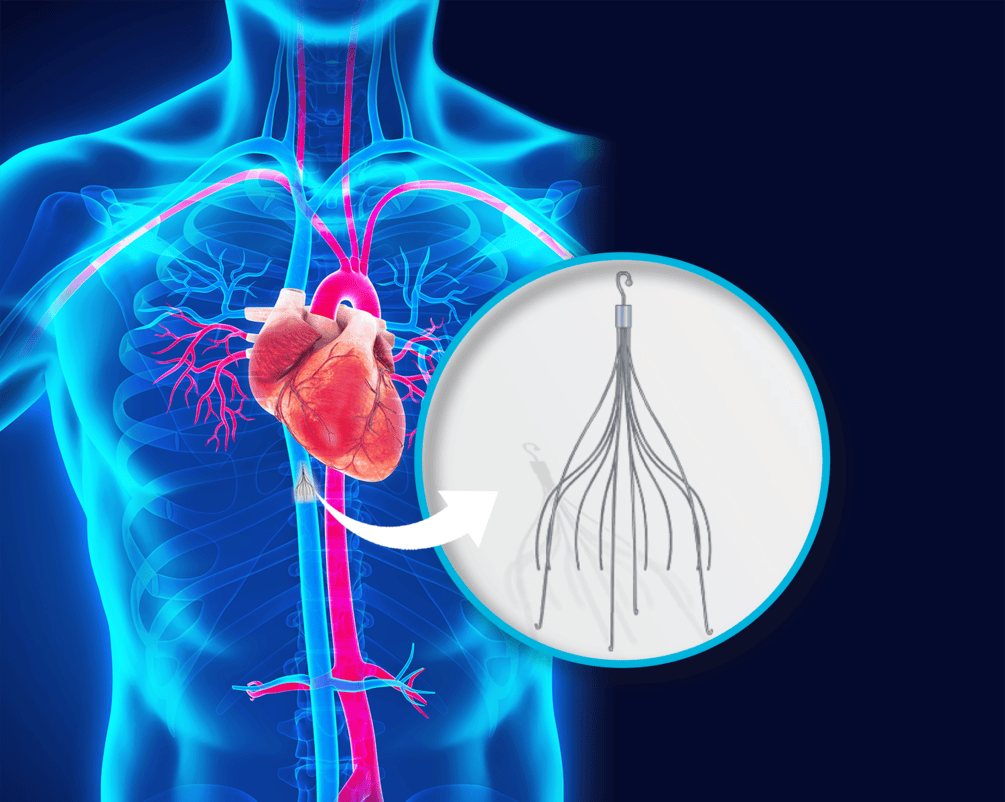
فیلتر وناکاوا (IVC Filter) چیست؟
فیلتر وناکاوا یا IVC Filter (Inferior Vena Cava Filter) یک وسیله پزشکی حیاتی و تخصصی است که به منظور پیشگیری از بروز آمبولی ریه (Pulmonary Embolism - PE) در سیاهرگ بزرگ تحتانی، معروف به ورید اجوف تحتانی (Inferior Vena Cava - IVC) کار گذاشته میشود. این سیاهرگ بزرگترین ورید در بدن انسان است که خون بدون اکسیژن را از اندامهای تحتانی و شکم جمعآوری کرده و به سمت قلب بازمیگرداند. هدف اصلی از قرار دادن این فیلتر، ایجاد یک سد فیزیکی است که از عبور لختههای خون تشکیل شده در اندامهای تحتانی (معمولاً پاها) به سمت ریهها جلوگیری کند.
این اقدام تخصصی و حساس، نیازمند دانش، تجربه و مهارت بالای پزشکی است و بهصورت حرفهای توسط دکتر سید محسن جهرمی مقدم، متخصص مجرب و برجسته در این زمینه، انجام میگیرد. رویکرد جامع و دقیق دکتر جهرمی مقدم در تمامی مراحل، از تشخیص اولیه و مشاوره تا کارگذاری و پیگیریهای بعدی، ضامن سلامت و آرامش خاطر بیماران است.
ساختار و عملکرد فیلتر وناکاوا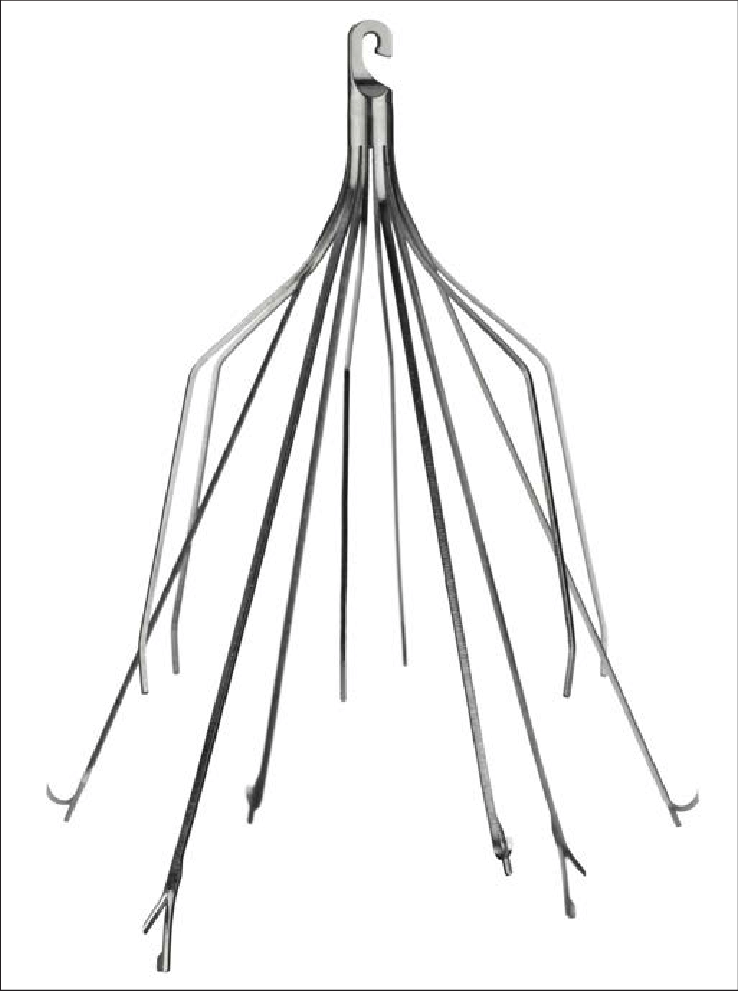
فیلترهای وناکاوا معمولاً از آلیاژهای فلزی زیستسازگار مانند نیتینول (Nitinol) یا فولاد ضد زنگ ساخته میشوند. این فیلترها دارای ساختاری شبیه به چتر، سبد یا توری هستند که پس از قرار گرفتن در ورید اجوف تحتانی، باز شده و دیوارههای ورید را لمس میکنند. طراحی آنها به گونهای است که جریان طبیعی خون را مختل نمیکنند، اما لختههای بزرگ را به دام میاندازند. این لختههای به دام افتاده به مرور زمان توسط سیستم طبیعی بدن تجزیه میشوند یا به دیواره فیلتر میچسبند.
موارد کاربرد فیلتر وناکاوا: چه کسانی به این فیلتر نیاز دارند؟
تصمیمگیری برای کارگذاری فیلتر وناکاوا یک فرآیند پیچیده است که با در نظر گرفتن ریسکها و منافع برای هر بیمار بهصورت فردی انجام میشود. این تصمیم معمولاً در شرایطی اتخاذ میشود که سایر روشهای پیشگیری از آمبولی ریه، بهویژه داروهای ضد انعقاد خون (رقیقکنندههای خون)، مؤثر نبوده یا دارای منع مصرف مطلق باشند.
موارد اصلی کاربرد فیلتر وناکاوا عبارتند از:
1. بیماران مبتلا به ترومبوز ورید عمقی (Deep Vein Thrombosis - DVT) با منع مصرف مطلق یا شکست درمان با داروهای ضدلخته:
o منع مصرف داروهای ضد انعقاد: این شامل بیمارانی میشود که دچار خونریزی فعال و شدید هستند (مثلاً خونریزی مغزی، گوارشی، یا خونریزی پس از جراحیهای بزرگ) که مصرف داروهای ضد انعقاد میتواند جان آنها را به خطر اندازد. همچنین افرادی که دارای اختلالات خونریزیدهنده ارثی یا اکتسابی هستند.
o شکست درمان با داروهای ضد انعقاد: برخی بیماران علیرغم مصرف منظم و کافی داروهای ضد انعقاد، همچنان دچار گسترش DVT یا وقوع آمبولی ریه میشوند. در این موارد، فیلتر IVC میتواند یک لایه محافظتی اضافی ایجاد کند.
2. افرادی که علیرغم مصرف داروهای ضد انعقاد هنوز در معرض خطر بالای آمبولی ریه قرار دارند:
o این گروه شامل بیمارانی میشود که به دلیل حجم بالای لخته (LVA-DVT)، سندرم پس از فلبیت (Post-phlebetic Syndrome)، یا سایر عوامل خطر، حتی با وجود مصرف داروهای ضد انعقاد، ریسک بالای PE کشنده را دارند. فیلتر IVC در این موارد به عنوان یک "پل" عمل میکند تا زمانی که وضعیت بیمار پایدارتر شود یا داروهای ضد انعقاد بتوانند اثر کامل خود را بگذارند.
م بیماران پرخطر با آسیبهای متعدد (Poly-trauma) یا بستری طولانیمدت:
o بیماران دچار تروماهای شدید (مانند تصادفات، سقوط از ارتفاع)، آسیبهای نخاعی، یا جراحیهای ارتوپدی بزرگ، به دلیل بیحرکتی طولانیمدت، آسیب به عروق، و وضعیت التهابی شدید، در معرض خطر بسیار بالای DVT و PE هستند. در این موارد، به خصوص اگر امکان استفاده از داروهای ضد انعقاد به دلیل ریسک خونریزی وجود نداشته باشد، کارگذاری پیشگیرانه فیلتر IVC (Prophylactic IVC Filter) میتواند مد نظر قرار گیرد.
o بیماران بستری طولانیمدت در ICU یا بیمارانی که به دلایل مختلف قادر به حرکت نیستند، نیز در این دسته قرار میگیرند.
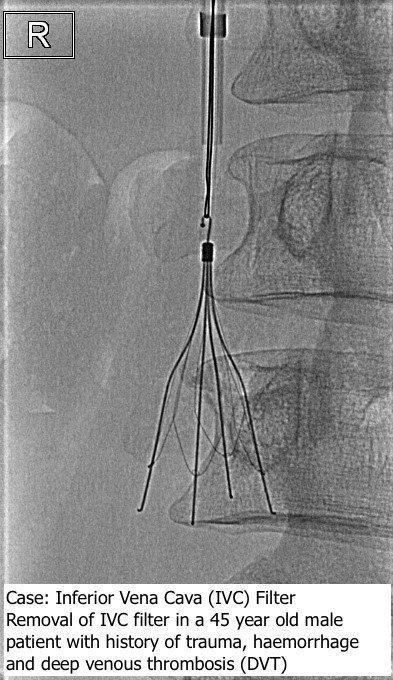
دکتر سید محسن جهرمی مقدم با بررسی دقیق سوابق پزشکی، وضعیت فعلی بیمار، و نتایج آزمایشات تشخیصی (مانند سونوگرافی داپلر وریدهای اندام تحتانی، آنژیوگرافی ریه، و تستهای انعقادی)، بهترین رویکرد درمانی را برای هر بیمار تعیین میکند. ایشان با ارائه مشاوره کامل، تمامی جنبههای مربوط به کارگذاری فیلتر، مزایا و عوارض احتمالی را برای بیمار و خانوادهاش توضیح میدهند تا تصمیمگیری آگاهانه صورت گیرد.
نحوه کارگذاری فیلتر وناکاوا: یک اقدام minimally invasive
کارگذاری فیلتر وناکاوا یک روش تخصصی و کمتر تهاجمی (Minimally Invasive) است که معمولاً بهصورت سرپایی یا با بستری کوتاهمدت انجام میشود. تمامی مراحل این پروسیجر، از آمادهسازی اولیه تا قرار دادن فیلتر و پیگیریهای بعدی، با دقت و مهارت بالا توسط دکتر سید محسن جهرمی مقدم صورت میگیرد.
مراحل اصلی کارگذاری فیلتر عبارتند از:
1. آمادهسازی بیمار:
o قبل از پروسیجر، بیمار تحت معاینه فیزیکی کامل قرار میگیرد و سوابق پزشکی و داروهای مصرفی او بهدقت بررسی میشوند.
o آزمایشات خونی (مانند شمارش کامل خون، تستهای انعقادی، و الکترولیتها) انجام میشود تا از آمادگی بیمار اطمینان حاصل شود.
o بیمار معمولاً از چند ساعت قبل از پروسیجر باید ناشتا باشد.
o محل ورود کاتتر (معمولاً کشاله ران یا گردن) استریل و آماده میشود.
2. بیحسی موضعی:
o برخلاف بسیاری از جراحیهای بزرگ، این پروسیجر نیازی به بیهوشی عمومی ندارد.
o پزشک با تزریق داروی بیحسی موضعی (مانند لیدوکائین) در ناحیه مورد نظر (کشاله ران برای ورید فمورال یا گردن برای ورید ژوگولار داخلی)، ناحیه را کاملاً بیحس میکند. بیمار در طول پروسیجر بیدار و هوشیار است، اما دردی احساس نمیکند. در صورت نیاز، ممکن است از داروهای آرامبخش خفیف (Sedation) نیز برای کاهش اضطراب بیمار استفاده شود.
3. دسترسی به ورید:
o پس از بیحسی، دکتر سید محسن جهرمی مقدم با استفاده از یک سوزن ظریف، به یکی از وریدهای بزرگ (معمولاً ورید فمورال در کشاله ران یا ورید ژوگولار داخلی در گردن) دسترسی پیدا میکند. این روش به تکنیک سلینگر (Seldinger Technique) معروف است.
o یک سیم راهنما (Guidewire) ظریف از طریق سوزن وارد ورید شده و سپس سوزن خارج میشود.
o یک غلاف (Sheath) یا شیت (به قطر حدود 5-7 میلیمتر) که یک لوله پلاستیکی توخالی است، از روی سیم راهنما وارد ورید میشود. این غلاف به عنوان یک مسیر امن برای عبور فیلتر عمل میکند.
4. راهنمایی تصویری (Fluoroscopy):
o مهمترین بخش این پروسیجر، استفاده از راهنمایی تصویری زنده با اشعه ایکس (Fluoroscopy) است. این تکنیک به پزشک اجازه میدهد تا حرکت سیم راهنما، غلاف و فیلتر را بهصورت لحظهای روی مانیتور مشاهده کند.
o ماده حاجب (Contrast Material) ممکن است به ورید تزریق شود تا ورید اجوف تحتانی (IVC) و سایر عروق به وضوح روی تصویر دیده شوند و محل دقیق قرارگیری فیلتر مشخص شود. دکتر سید محسن جهرمی مقدم با مهارت خود، مسیر مناسب و دقیق را برای رسیدن فیلتر به محل مورد نظر در IVC شناسایی میکند.
o محل ایدهآل برای قرار دادن فیلتر، معمولاً زیر وریدهای کلیوی (Renal Veins) است تا از انسداد جریان خون از کلیهها جلوگیری شود و در عین حال، تمامی لختههای احتمالی از اندامهای تحتانی را به دام اندازد.
5. قرار دادن فیلتر:
فیلتر IVC که بهصورت فشرده و داخل یک کاتتر تحویلدهنده (Delivery Catheter) قرار دارد، از طریق غلاف وارد ورید میشود.
o دکتر سید محسن جهرمی مقدم کاتتر را تحت نظارت فلوروسکوپی به محل دقیق در IVC هدایت میکند.
o هنگامی که کاتتر در موقعیت صحیح قرار گرفت، فیلتر بهآرامی از کاتتر آزاد شده و در ورید باز میشود و دیوارههای آن را در بر میگیرد. شکل خاص فیلتر (چتر، سبد یا توری) اجازه میدهد تا لختهها را به دام اندازد، در حالی که جریان خون عادی ادامه مییابد.
6. تأیید موقعیت و خروج ابزار:
o پس از آزاد شدن فیلتر، پزشک مجدداً با استفاده از فلوروسکوپی یا تزریق ماده حاجب، از موقعیت صحیح و باز شدن کامل فیلتر اطمینان حاصل میکند.
o سپس غلاف و سیم راهنما بهآرامی از بدن خارج میشوند.
o فشار بر روی محل سوراخشدگی ورید اعمال میشود تا خونریزی متوقف شود، و در نهایت یک پانسمان فشاری روی آن قرار میگیرد.
زمان و ترخیص:
کل فرایند کارگذاری فیلتر وناکاوا معمولاً کمتر از یک ساعت زمان میبرد و در بسیاری از موارد، بیماران همان روز پس از چند ساعت استراحت و مشاهده، از بیمارستان مرخص میشوند. در برخی موارد، مانند بیماران با شرایط زمینهای پیچیده یا نیاز به نظارت بیشتر، ممکن است یک شب بستری شوند.
دکتر سید محسن جهرمی مقدم شخصاً تمامی مراحل این پروسیجر حساس را اجرا و پیگیری میکنند. ایشان با تجربه و دقت بالا، از ایمنی و کارایی حداکثری پروسیجر اطمینان حاصل میکنند و پس از آن، دستورالعملهای لازم برای مراقبتهای پس از پروسیجر را به بیماران ارائه میدهند.
انواع فیلترهای IVC: دائمی و قابل برداشت
فیلترهای وناکاوا به دو دسته اصلی تقسیم میشوند که انتخاب نوع فیلتر بستگی به شرایط بالینی بیمار، مدت زمان مورد انتظار برای وجود خطر آمبولی ریه، و نظر پزشک معالج، بهویژه دکتر سید محسن جهرمی مقدم، دارد.
1. فیلترهای دائمی (Permanent IVC Filters):
o توضیحات: این نوع فیلترها به گونهای طراحی شدهاند که برای همیشه در ورید اجوف تحتانی باقی بمانند. آنها از موادی ساخته شدهاند که برای اقامت طولانیمدت در بدن ایمن هستند و معمولاً دارای پایههایی هستند که به دیواره ورید محکم چسبیده و حرکت آنها را به حداقل میرساند.
o موارد کاربرد: فیلترهای دائمی معمولاً برای بیمارانی استفاده میشوند که دارای ریسک دائمی و طولانیمدت برای آمبولی ریه هستند و یا دچار منع مصرف مادامالعمر برای داروهای ضد انعقاد هستند. به عنوان مثال، بیمارانی که به دلیل اختلالات انعقادی ارثی، چندین بار سابقه آمبولی ریه داشتهاند و یا دچار تروماهای جدی هستند که خطر DVT و PE در آنها به صورت مزمن وجود دارد.
o مزایا: نیاز به پروسیجر دوم برای برداشتن فیلتر را از بین میبرند.
o معایب: در صورت بروز عوارض بلندمدت مانند انسداد ورید یا شکستگی فیلتر، مدیریت آنها دشوارتر است.
2. فیلترهای قابل برداشت (Retrievable/Temporary IVC Filters):
o توضیحات: این فیلترها به گونهای طراحی شدهاند که پس از برطرف شدن خطر آمبولی ریه یا زمانی که بیمار میتواند با خیال راحت داروهای ضد انعقاد را مصرف کند، قابل برداشتن باشند. این فیلترها معمولاً دارای یک قلاب یا حلقه در انتهای خود هستند که امکان گرفتن و کشیدن فیلتر را فراهم میکند.
o موارد کاربرد: فیلترهای قابل برداشت در شرایطی استفاده میشوند که خطر آمبولی ریه موقت است. برای مثال:
بیمارانی که برای مدت کوتاهی منع مصرف داروهای ضد انعقاد دارند (مثلاً در دوره پس از جراحیهای بزرگ یا در صورت خونریزی فعال که انتظار میرود به زودی کنترل شود).
بیماران ترومایی که پس از تثبیت وضعیت و کنترل خطر خونریزی، میتوانند مصرف داروهای ضد انعقاد را آغاز کنند.
زنان باردار که در معرض خطر DVT/PE هستند و در دوران بارداری یا پس از زایمان نیاز به محافظت دارند.
o مزایا: امکان برداشتن فیلتر پس از برطرف شدن نیاز به آن، که میتواند خطر عوارض طولانیمدت مرتبط با فیلترهای دائمی (مانند انسداد IVC، شکستگی فیلتر، یا سوراخ شدن رگ) را کاهش دهد.
o معایب: نیاز به یک پروسیجر دوم (که معمولاً سادهتر از کارگذاری است) برای برداشتن فیلتر، و در صورت عدم برداشتن در زمان مناسب، میتوانند به فیلتر دائمی تبدیل شوند و عوارض مشابهی را ایجاد کنند.
دکتر سید محسن جهرمی مقدم با تخصص و تجربه خود، به دقت شرایط هر بیمار را ارزیابی میکند و با در نظر گرفتن عواملی نظیر طول مدت مورد انتظار برای خطر DVT/PE، توانایی بیمار در مصرف داروهای ضد انعقاد، و سلامت عمومی او، بهترین نوع فیلتر را برای بیمار توصیه میکند. ایشان همچنین زمانبندی مناسب برای برداشتن فیلترهای قابل برداشت را مدیریت میکنند تا حداکثر ایمنی و کارایی برای بیمار حاصل شود.
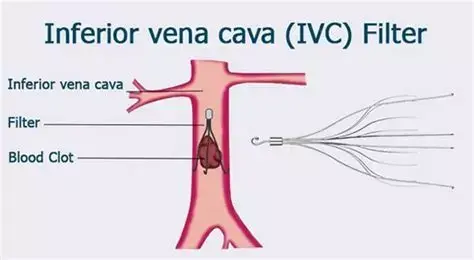
مزایا و عوارض احتمالی: یک ارزیابی جامع
همانند هر پروسیجر پزشکی دیگر، کارگذاری فیلتر وناکاوا نیز دارای مزایا و عوارض احتمالی است که باید پیش از تصمیمگیری بهدقت مورد ارزیابی قرار گیرند. دکتر سید محسن جهرمی مقدم با شفافیت کامل، تمامی جنبههای این پروسیجر را برای بیماران و خانوادههایشان توضیح میدهند تا تصمیمگیری آگاهانه و مسئولانه صورت گیرد.
مزایا:
اصلیترین و حیاتیترین مزیت کارگذاری فیلتر وناکاوا، کاهش چشمگیر خطر آمبولی ریه (PE) در بیماران خاص و پرخطر است. این مزیت به خصوص در شرایطی که:
• منع مصرف داروهای ضد انعقاد وجود دارد: برای بیمارانی که به دلیل خونریزی فعال یا خطر بالای خونریزی نمیتوانند از داروهای ضد انعقاد استفاده کنند، فیلتر IVC تنها راه محافظت در برابر PE کشنده است.
• داروهای ضد انعقاد مؤثر نبودهاند: در برخی موارد، علیرغم مصرف صحیح داروهای ضد انعقاد، لختههای خون همچنان به سمت ریه حرکت میکنند. فیلتر در این شرایط نقش یک سد فیزیکی نجاتبخش را ایفا میکند.
• پیشگیری در بیماران با ریسک بالا: در بیماران دچار تروماهای شدید، شکستگیهای لگن یا اندام تحتانی، یا آسیبهای نخاعی که بیحرکتی طولانیمدت دارند، فیلتر میتواند به صورت پیشگیرانه از وقوع PE جلوگیری کند.
با جلوگیری از آمبولی ریه، فیلتر وناکاوا میتواند به طور مستقیم جان بیمار را نجات داده و از عوارض جدی و گاه کشنده PE (مانند نارسایی قلبی ریوی، سکته مغزی، یا مرگ) جلوگیری کند.
عوارض احتمالی:
اگرچه کارگذاری فیلتر وناکاوا یک پروسیجر نسبتاً ایمن است، اما مانند هر اقدام تهاجمی پزشکی، با عوارض جانبی احتمالی همراه است. دکتر سید محسن جهرمی مقدم با رعایت دقیق پروتکلها و استفاده از بهروزترین تجهیزات، تلاش میکنند تا این عوارض به حداقل برسند. عوارض احتمالی فیلتر IVC به دو دسته کلی تقسیم میشوند: عوارض کوتاهمدت (مرتبط با پروسیجر) و عوارض بلندمدت (مرتبط با وجود فیلتر در بدن).
عوارض کوتاهمدت (نادر):
• خونریزی یا کبودی در محل ورود کاتتر: شایعترین عارضه، که معمولاً خفیف است و با فشار مستقیم کنترل میشود.
• عفونت در محل ورود کاتتر: بسیار نادر است، اما احتمال آن وجود دارد.
• آسیب به عروق در حین کارگذاری: پارگی یا سوراخ شدن ورید، اگرچه نادر است، اما یک عارضه جدی محسوب میشود.
• واکنش آلرژیک به ماده حاجب: برخی بیماران ممکن است به ماده حاجب استفاده شده در فلوروسکوپی واکنش آلرژیک نشان دهند.
• نارسایی کلیوی ناشی از ماده حاجب: در بیماران با اختلال عملکرد کلیه، ماده حاجب میتواند باعث آسیب بیشتر به کلیهها شود.
عوارض بلندمدت (نادر):
• لخته شدن در داخل فیلتر (Filter Thrombosis): این عارضه به این معنی است که خود فیلتر به محلی برای تشکیل لختههای جدید تبدیل میشود. در موارد شدید، این امر میتواند منجر به انسداد کامل ورید اجوف تحتانی (IVC Occlusion) شود که میتواند باعث تورم شدید پاها، درد و ناراحتی مزمن، و حتی در موارد بسیار نادر، آسیب به اندامها شود.
• جابجایی یا مهاجرت فیلتر (Filter Migration): در موارد بسیار نادر، فیلتر ممکن است از محل اولیه خود جابجا شده و به سمت قلب یا ریهها حرکت کند. این میتواند منجر به عوارض جدی قلبی یا ریوی شود.
• شکستگی فیلتر (Filter Fracture): قطعات کوچکی از فیلتر ممکن است در طول زمان شکسته شده و در جریان خون حرکت کنند. این قطعات میتوانند به دیواره ورید یا حتی به سایر اندامها آسیب برسانند.
• سوراخ شدن دیواره ورید (Vena Cava Penetration/Perforation): گاهی اوقات، پایههای فیلتر ممکن است به دیواره ورید اجوف تحتانی نفوذ کرده و باعث آسیب به ساختارهای مجاور مانند روده، آئورت یا کلیهها شوند. این عارضه بسیار نادر و جدی است.
• ناتوانی در برداشتن فیلتر قابل برداشت (Failed Retrieval): در برخی موارد، فیلترهای قابل برداشت به دلیل رشد بافت در اطراف آنها یا خم شدن فیلتر، دیگر قابل برداشتن نیستند و عملاً به فیلتر دائمی تبدیل میشوند.
• افزایش خطر DVT در آینده: برخی مطالعات نشان دادهاند که وجود فیلتر IVC، به خصوص برای مدت طولانی، ممکن است خطر تشکیل لختههای جدید در وریدهای عمقی را افزایش دهد، هرچند این لختهها معمولاً به سمت ریه نمیروند.
تأکید بر نادر بودن عوارض: لازم به ذکر است که عوارض جدی مربوط به فیلتر IVC بسیار نادر هستند. با این حال، ارزیابی دقیق ریسک و فایده برای هر بیمار به صورت فردی، و انجام پروسیجر توسط متخصصین مجرب مانند دکتر سید محسن جهرمی مقدم، در کاهش این خطرات نقش اساسی دارد.
مراقبت و پیگیری: اطمینان از عملکرد مناسب و سلامت بیمار
پس از کارگذاری فیلتر وناکاوا، مراقبت و پیگیری دقیق و منظم برای اطمینان از عملکرد صحیح فیلتر و سلامت کلی بیمار از اهمیت بالایی برخوردار است. دکتر سید محسن جهرمی مقدم با رویکردی جامع، برنامههای پیگیری فردیسازی شدهای را برای هر بیمار تنظیم و اجرا میکنند. این پیگیریها شامل موارد زیر میشود:
1. مراقبتهای بلافاصله پس از پروسیجر:
o نظارت بر محل ورود کاتتر: پس از پروسیجر، فشار مستقیم بر روی محل ورود کاتتر اعمال میشود و سپس یک پانسمان فشاری قرار میگیرد. پرستاران بهطور منظم محل را برای بررسی خونریزی، کبودی یا علائم عفونت بررسی میکنند.
o استراحت: بیمار معمولاً برای چند ساعت پس از پروسیجر نیاز به استراحت دارد.
o مایعات و داروها: مصرف مایعات کافی برای کمک به دفع ماده حاجب از بدن توصیه میشود. داروهای مسکن ساده برای کنترل هرگونه درد یا ناراحتی خفیف در محل عمل تجویز میشوند.
2. ویزیتهای پیگیری منظم:
o ویزیتهای اولیه: معمولاً یک ویزیت پیگیری در چند هفته اول پس از کارگذاری فیلتر برای بررسی وضعیت عمومی بیمار، علائم حیاتی، و بررسی محل کارگذاری انجام میشود.
o تصویربرداری دورهای:
سونوگرافی داپلر وریدهای اندام تحتانی: این سونوگرافی برای بررسی وجود لختههای جدید در پاها و همچنین ارزیابی جریان خون در ورید اجوف تحتانی و اطراف فیلتر انجام میشود.
تصویربرداری از فیلتر (مانند رادیوگرافی ساده، سیتی اسکن یا سونوگرافی داخل وریدی (IVUS)): این تصویربرداریها برای بررسی موقعیت فیلتر، اطمینان از عدم جابجایی یا شکستگی آن، و تشخیص احتمالی لخته در داخل فیلتر انجام میشوند. دفعات و نوع تصویربرداری بر اساس نوع فیلتر (دائمی یا قابل برداشت) و وضعیت بالینی بیمار توسط دکتر جهرمی مقدم تعیین میشود.
o ارزیابی داروهای ضد انعقاد: اگر بیمار قرار است داروهای ضد انعقاد را مصرف کند، دوز و اثربخشی این داروها به دقت تنظیم و نظارت میشود تا خطر تشکیل لخته کاهش یابد.
3. مدیریت فیلترهای قابل برداشت (Retrievable Filters):
o برای بیمارانی که فیلتر قابل برداشت دارند، دکتر سید محسن جهرمی مقدم برنامهای برای برداشتن فیلتر را تعیین میکنند. این زمانبندی حیاتی است؛ معمولاً توصیه میشود که فیلترهای قابل برداشت پس از برطرف شدن خطر (که معمولاً بین 3 هفته تا 6 ماه است) برداشته شوند تا از عوارض طولانیمدت مرتبط با وجود فیلتر جلوگیری شود.
o پروسیجر برداشتن فیلتر نیز با بیحسی موضعی و تحت راهنمایی تصویری انجام میشود و معمولاً سادهتر و کوتاهتر از پروسیجر کارگذاری است.
4. نظارت بر علائم و عوارض احتمالی:
o دکتر سید محسن جهرمی مقدم به بیماران آموزش میدهند که به چه علائمی توجه کنند و در صورت بروز چه مشکلاتی سریعاً به کلینیک مراجعه کنند. این علائم میتوانند شامل:
تورم، درد یا قرمزی جدید و شدید در پاها (نشانه DVT جدید).
درد قفسه سینه، تنگی نفس، سرفه یا سرفه خونی (علائم احتمالی آمبولی ریه).
تب و لرز (نشانه احتمالی عفونت).
هرگونه درد یا ناراحتی غیرعادی در ناحیه شکم یا کمر (که میتواند نشانه نفوذ فیلتر به دیواره ورید باشد).
نقش دکتر سید محسن جهرمی مقدم در مراقبت و پیگیری:
دکتر سید محسن جهرمی مقدم به عنوان پزشک اصلی مسئول کارگذاری فیلتر وناکاوا، نقش محوری در تمامی جنبههای مراقبت و پیگیری دارند. ایشان:
• پروتکلهای پیگیری استاندارد را رعایت میکنند.
• تصمیمات مربوط به نیاز به تصویربرداری و نوع آن را اتخاذ میکنند.
• مسئول ارزیابی و تفسیر نتایج تصویربرداری هستند.
• برنامه ریزی برای برداشتن فیلترهای قابل برداشت را انجام میدهند.
• در صورت بروز هرگونه عارضه یا مشکلی، سریعاً اقدام به تشخیص و درمان مناسب میکنند.
• همواره در دسترس بیماران برای پاسخگویی به سوالات و ارائه مشاورههای لازم هستند.
این نظارت دقیق و پیگیریهای مستمر توسط دکتر سید محسن جهرمی مقدم، جهت اطمینان از عملکرد مناسب فیلتر و سلامت طولانیمدت بیمار انجام میشود و به بیماران اطمینان خاطر میدهد که در طول دوران پس از کارگذاری فیلتر، تحت مراقبت و توجه کامل یک متخصص باتجربه قرار دارند.
________________________________________
در صورت نیاز به اطلاعات بیشتر یا درخواست مشاوره برای کارگذاری فیلتر وناکاوا، میتوانید با کلینیک فوق تخصصی دلبان و دکتر سید محسن جهرمی مقدم در تماس باشید.
05132042 - 09003204200